Patiënten op de intensive care (IC) lopen een groot risico op acuut nierfalen. Plotseling stoppen de nieren ermee. Intensivist Matijs van Meurs doet onderzoek naar acuut nierfalen en gelooft dat beschadigingen van de bloedvaten in de nier een belangrijke boosdoener zijn. Hij is op zoek naar een manier om deze beschadigingen te repareren.
Acuut nierfalen is een verschrikkelijke complicatie op de IC. Het komt vaak voor. Maar liefst 38 procent van de IC-patiënten in het Universitair Medisch Centrum Groningen (UMCG) krijgt te maken met nierfalen. Wereldwijd ligt dat percentage zelfs nog hoger, op ongeveer 57 procent. “Patiënten zijn ernstig ziek en wij kunnen eigenlijk alleen maar ondersteuning bieden aan die falende organen”, vertelt Matijs van Meurs, intensivist aan het UMCG.
Het functioneren van verschillende organen van een patiënt op de intensive care wordt met behulp van apparaten in de gaten gehouden.
Matijs van Meurs, met toestemmingTijdens zijn opleiding vroeg Van Meurs aan verschillende collega’s waarom nierfalen nou eigenlijk optreedt. Hij kreeg steeds een ander antwoord en besloot zich in dit onderwerp te verdiepen. Inmiddels is hij ervan overtuigd dat lekkende kleine bloedvaten in de nier een belangrijke rol spelen. Dat lekken is het gevolg van zieke cellen in de bloedvatwand (endotheelcellen).

Door ratten voorafgaand aan een ernstige bloeding medicijnen te geven, blijven de organen beter beschermd. Wellicht is het nuttig om patiënten tijdens het vervoer naar het ziekenhuis medicijnen toe te dienen om nierfalen te voorkomen.
Wikimedia Commons, Denizzje, publiek domein‘Good guy’ en ‘bad guy’
Van Meurs keek in celmodellen, proefdiermodellen en biopten van overleden IC-patiënten wat er fout gaat in zieke bloedvatcellen. Daarbij stuitte hij op een verstoring in het angiopoietine (Ang)/Tie2 systeem. “Tie2 is een receptor van de endotheelcel waar twee verschillende eiwitten aan kunnen binden: Ang1 en Ang2. Daarbij is Ang1 de ‘good guy’ en Ang2 waarschijnlijk de ‘bad guy’”, legt Van Meurs uit.
In een model van nierschade bij ratten zag hij dat er minder Tie2 receptoren aanwezig waren dan bij gezonde ratten. Bovendien werd er bij de zieke ratten stelselmatig meer van het ‘slechte’ eiwit Ang2 aangemaakt dan bij gezonde dieren. Uit nierbiopten, van 27 patiënten die op de IC waren overleden aan acuut nierfalen, bleek hetzelfde. Ook hier was het Ang/Tie2 systeem ontregeld.
Doorbloeding
Er bestaan al allerlei geneesmiddelen die aangrijpen op het Ang/Tie2 systeem. Ze zijn ontwikkeld voor andere aandoeningen zoals bijvoorbeeld kanker of reuma. Van Meurs wil deze middelen nu ook gaan testen voor de behandeling van acuut nierfalen. Zijn ze in staat om de verstoring in het Ang/Tie2 systeem te verhelpen en zo het lekken van bloedvaten te voorkomen?
Om dat uit te zoeken, is een studie gestart aan de Vrije Universiteit (VU) Amsterdam. Anesthesiologen Charissa Brom en Christa Boer doen onderzoek aan ratten met ernstig bloedverlies, een risicofactor voor het optreden van acuut nierfalen. De ratten krijgen een experimenteel medicijn toegediend dat de werking van het lichaamseigen Ang1 nabootst.
Bij ratten met ernstig bloedverlies neemt de doorbloeding van organen af. Daardoor kan uiteindelijk orgaanfalen ontstaan. Bij ratten die voorafgaand aan het optreden van een bloeding het geneesmiddel kregen, bleef de doorbloeding beter op gang. Wellicht is het nuttig om patiënten in de toekomst tijdens het transport naar het ziekenhuis al geneesmiddelen toe te dienen om nierfalen in een later stadium te voorkomen.
Tussenstap
De stap naar de mens is het uiteindelijke doel van Van Meurs, maar om zo’n middel nu al aan patiënten te geven is nog iets te spannend. “Deze mensen zijn al doodziek. Veel meer ruimte om nog zieker te worden hebben ze niet. Als patiënten door zo’n experimenteel geneesmiddel verder zouden verslechteren, zou ik dat mezelf nooit vergeven.” Gelukkig is er een tussenstap mogelijk. “In verschillende onderzoeksgroepen wordt LPS, een molecuul uit de buitenmembraan van sommige bacteriën, toegediend aan gezonde proefpersonen. Daar word je een beetje ziek van en je kunt er ook een tijdelijk verminderde nierwerking bij krijgen. We zouden in een kleine studie kunnen kijken of onze experimentele geneesmiddelen veilig te gebruiken zijn in deze groep. Dat geeft iets meer vertrouwen voor de uiteindelijke toepassing bij patiënten.”
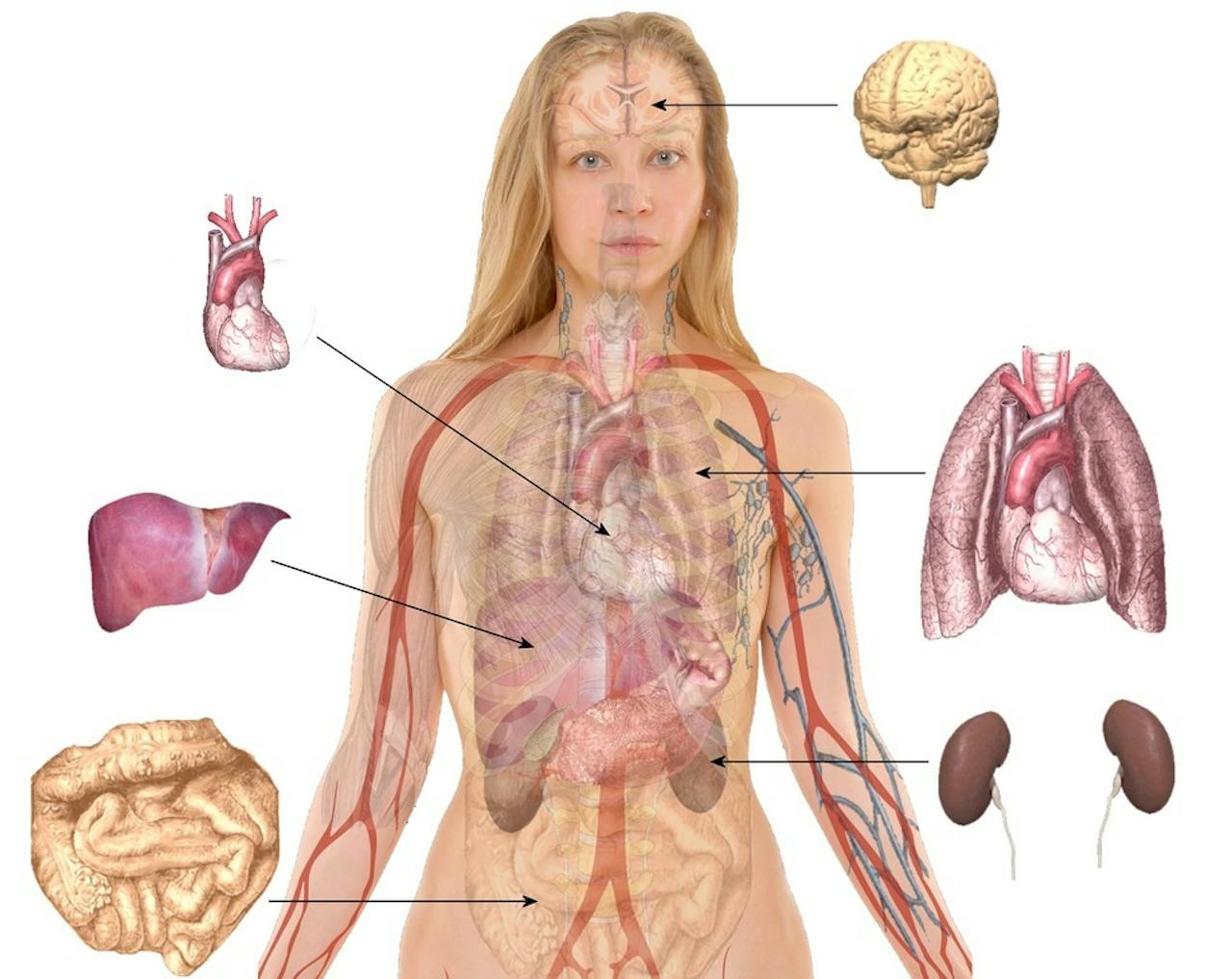
Het lichaam bevat verschillende belangrijke organen. Wat goed is voor het ene orgaan, hoeft niet perse goed te zijn voor een ander orgaan.
Wikimedia Commons, Llywelyn2000 via CC BY-SA 4.0Ingewikkelde ziekte
Ondertussen zoomt Van Meurs weer wat uit. Hij gaat in biopten van overleden IC-patiënten op zoek naar andere aangrijpingspunten in de endotheelcellen. “We weten op dit moment nog niet zeker of het herstellen van de Ang/Tie2 balans ook echt helpt om nierfalen te voorkomen”, vertelt hij. “Het is ook maar één van de vele systemen in de endotheelcel die op dat moment niet goed functioneert. Het zou een beetje jammer zijn als achteraf blijkt dat een ander systeem een veel grotere rol speelt.”
Er is nog een andere belangrijke reden om verder te kijken. “Na een ernstige bloeding, bloedvergiftiging of openhartoperatie hebben alle organen het moeilijk. En wat goed is voor het ene orgaan is misschien niet goed voor het andere orgaan. We kunnen wel de nieren proberen te beschermen met geneesmiddelen, maar als de longen er dan mee ophouden schieten patiënten er ook niks mee op.”
Dit laatste is volgens Van Meurs ook de reden dat de farmaceutische industrie weinig investeert in een behandeling voor acuut orgaanfalen. “De ziekte is heel ingewikkeld en we begrijpen het nog helemaal niet goed. Bovendien is de patiëntenpopulatie enorm divers.” Een echte behandeling voor acuut nierfalen is er voorlopig dus nog niet. “Maar”, zo zegt Van Meurs, “ik ben al heel blij dat ik familie van een IC-patiënt nu beter uit kan leggen wat er precies aan de hand is.”