Rob van Hulst is de eerste bijzonder hoogleraar Hyperbare en Duikgeneeskunde van Nederland. 6 november sprak hij zijn oratie uit aan het Academisch Medisch Centrum. Hij kijkt in zijn onderzoek naar zowel duikers als patiënten.
In de druktank van het Academisch Medisch Centrum (AMC) in Amsterdam komen zowel duikers met decompressieziekte, als patiënten met wonden ten gevolge van diabetes of bestraling. Voor hoogleraar Rob van Hulst is dit een interessant combinatie. De oud-marinearts bekijkt in zijn onderzoek hoe marineduikers met bijzondere gasmengsels veilig kunnen duiken, maar ook hoe je zo snel mogelijk de gevolgen van een verkeerd aangeprikt infuus ontdekt. Kennislink sprak met de hoogleraar.
U heeft geen vaak voorkomende leerstoel. In Nederland bent u de eerste. Hoe kwam u bij de combinatie van geneeskunde en duiken?
“Tijdens mijn studie geneeskunde in Groningen sloot ik me aan bij de plaatselijke duikvereniging. Op een gegeven moment heb ik mijn studie een half jaar onderbroken om assistent duikleraar te worden aan de Costa Brava. Daar werd ik een aantal keer met ongelukken geconfronteerd. Duikers die naar de decompressiekamer in Barcelona moesten. Toen ontstond mijn wens de duiksport te combineren met de geneeskunde. Voor mijn wetenschappelijke stage schreef ik daarom de Koninklijke Marine aan. En na de ervaring van de stage, boden zij me een baan aan.”
Om lang onder water te kunnen blijven, gebruiken militaire duikers gasmengsels met een verhoogd zuurstofpercentage. Hiermee verklein je de kans op decompressieziekte aangezien er door de toename aan zuurstof minder stikstof in zit.
U was 29 jaar in dienst van de Koninklijke Marine en deed daar onder andere onderzoek naar duiken met honderd procent zuurstof. Hoe lang kan een duiker onder water blijven met zo’n mengsel voordat het giftig wordt?
“Te veel zuurstof is giftig voor je longen. Maar wat is ‘te veel’? Om dat te onderzoeken hebben we longfunctieonderzoek uitgevoerd; technieken die normaliter worden toegepast op intensive care- en longpatiënten die aan de beademing liggen. Patiënten met longziektes als longontsteking en astma hebben een typisch samenstelling van de uitgeademde lucht. Met diezelfde technieken konden we de ontstekingsreactie door zuurstof in de uitgeademde lucht bij duikers meten. Zo zijn we er achter gekomen dat duikers in plaats van drie uur, wel vier uur onder water kunnen blijven zonder onomkeerbare schade aan de longen op te lopen.
Hebben andere patiënten ook nog wat aan dat onderzoek?
“Ja. Patiënten op een OK of _Intensive Care_-afdeling krijgen vaak zuurstof in hoge concentratie toegediend. Om te bekijken wat voor hen optimale zuurstofpercentages zijn, kunnen we de gezonde marineduikers goed gebruiken als controlegroep.”
In het onderzoek van Van Hulst staat zuurstof centraal. Daarbij maakt hij vaak gebruik van de grootste en oudste hyperbare zuurstoftank van Nederland. In deze grote ijzeren capsule krijgen patiënten 100 procent zuurstof toegediend en wordt de druk opgevoerd tot 2,5 bar. Alsof ze zich op 15 meter onder het wateroppervlak bevinden. Naast duikers met decompressieziekte, nemen ook patiënten in de tank plaats.
Voor wie is die therapie gunstig en waarom?
“De grootste groep bestaat uit patiënten die wonden hebben als gevolg van bestraling en suikerziekte. Door het geven van zuurstof onder druk, kun je heel veel extra zuurstof toedienen. Hierdoor stimuleer je de aanmaak van kleine bloedvaatjes, waardoor wonden beter kunnen genezen. Deze patiënten nemen 20 tot 40 keer twee uur plaats in de tank. Onderdeel van mijn onderzoek is om uit te zoeken welk type bestralingspatiënten baat heeft bij zuurstoftherapie. Nu melden patiënten zich soms pas laat met restschade. Het zou goed zijn als we deze eerder op konden sporen.”
Patiënten kunnen ook last krijgen een vergelijkbare aandoening als decompressieziekte: CAGE. Daarop promoveerde Robert Weenink in 2013. Hoe ontstaat dat en wat is er tegen te doen?
“CAGE staat voor cerebrale arteriële gasembolie. Het is een aandoening waarbij gasbelletjes vastlopen in de hersenvaten. Tijdens een hart- of hersenoperatie kan er per ongeluk lucht in de vaten worden aangezogen. Als die luchtbelletjes in de hersenvaten stranden, kunnen ze een vat afsluiten waardoor een herseninfarct ontstaat. Dit kan ook gebeuren als een infuus verkeerd wordt aangeprikt of als duikers te snel opstijgen en daarbij niet uitademen. CAGE is te behandelen door patiënten in de tank te zetten, alleen moeten ze er dan minimaal vijf uur in zitten met een druk die gelijk is aan de druk op 18 meter diepte.”
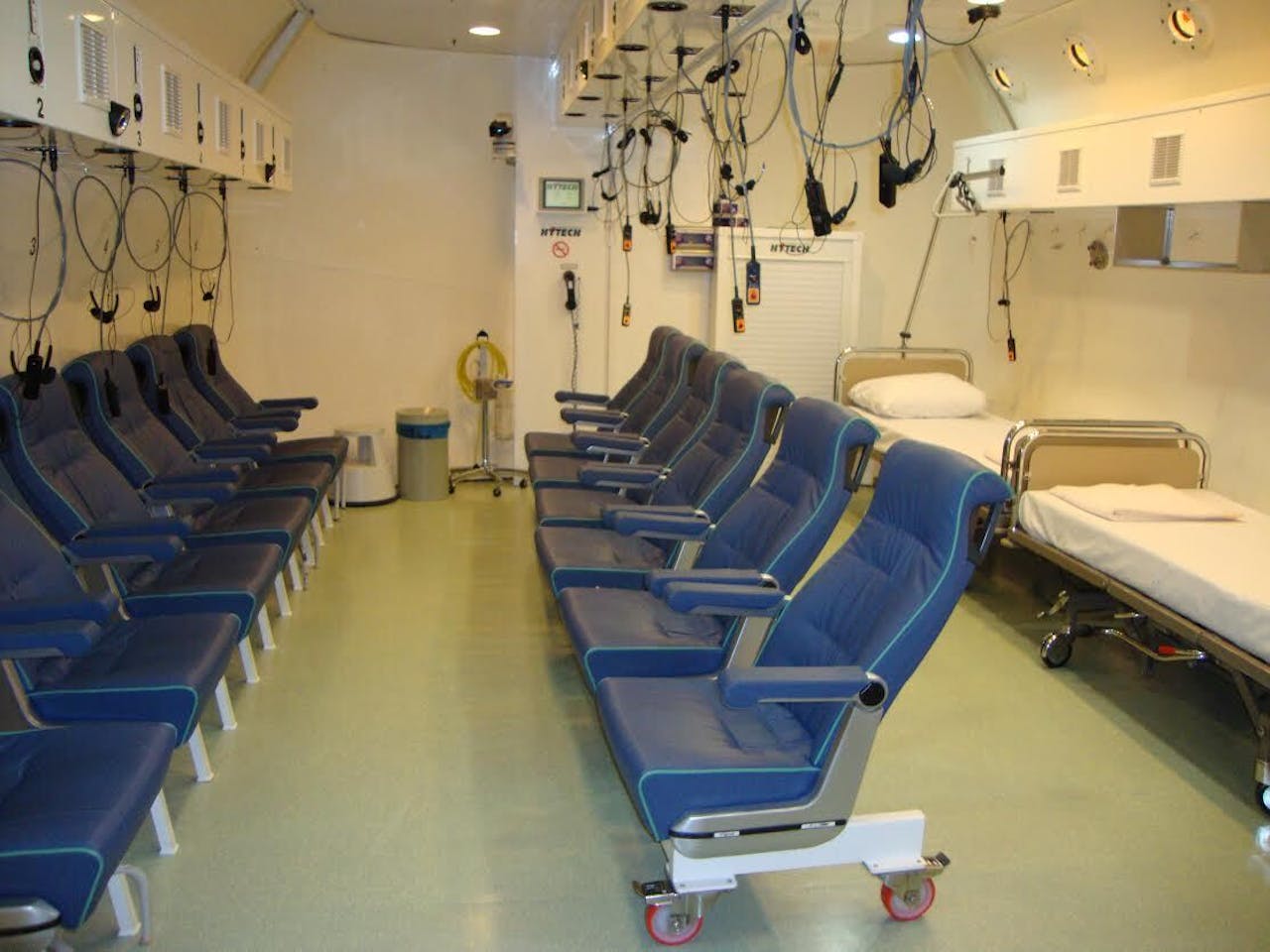
In de zuurstoftank in het AMC nemen patiënten 20 tot 40 keer twee uur plaats in de tank. De grootste groep bestaat uit patiënten die wonden hebben als gevolg van bestraling en suikerziekte.
AMC via Rob van HulstHoe kom je er op tijd achter dat zoiets tijdens een operatie gebeurt?
“Op basis van het klinische beeld. Als iemand wakker wordt uit een operatie en neurologische uitval heeft, zoals verlammingsverschijnselen, kan dat door luchtbelletjes komen. Op een scan kunnen we zien of het aan een bloeding ligt of aan luchtophoping. Het gebeurt niet heel vaak, in het AMC gaan drie tot vijf patiënten per jaar om die reden de tank in. Daarbij moet ik wel zeggen dat niet alle artsen weten dat deze patiënten in een druktank behandeld moeten worden. Wij doen tevens onderzoek hoe snel je met zo’n patiënt bij een druktank moet zijn, wil de behandeling zinvol zijn.”
Opvallend genoeg bleek uit het proefschrift van Weenink dat de behandeling in een zuurstoftank bij proefdieren geen nut had.
“Je moet altijd voorzichtig zijn met het vertalen van dierproefstudies naar mensen. Uit de proefdierstudie bleek dat het niet zinvol was om de dieren twee tot vier uur nadat ze de lucht ingespoten hadden gekregen, te behandelen. Er is dus vervolgonderzoek nodig naar wat dan wel de optimale behandelstrategie is. Ondertussen bevelen wij, ook op basis van deze studie, nog steeds aan om patiënten in de tank te behandelen.”
De Koninklijke Marine financiert uw leerstoel. Wat is voor hen verder interessant onderzoek?
“Ik doe ook onderzoek naar stikstofnarcose, het effect dat bij sommige duikers optreedt als ze dieper dan 30 meter duiken. Ze ervaren het als een soort dronkenschap. Ik bekijk of je stikstof in de gasmengsels kunt vervangen door helium.”
In 2004 werd voorspeld dat er binnen 10 jaar een pil zou zijn die de kans op decompressieziekte aanzienlijk zou verkleinen. Aanleiding was een Noorse studie waaruit bleek dat fysieke inspanning voor het duiken ervoor zorgt dat gasbelletjes verdwijnen. Dat zou komen door een toename van stikstofoxide ten gevolge van de inspanning. Medicatie met stikstofoxide zou in theorie voor een afname van het risico op decompressieziekte kunnen zorgen. Hoe wordt daar nu over gedacht?
“Het is een interessante gedachte, maar naar mijn weten is die pil er nog niet en gaat die er ook niet snel komen. De pil waarover de Noorse onderzoekers toen spraken, zou de binnenwand van de bloedvaten glad houden zodat belletjes zich niet konden hechten. Het lijkt mij belangrijker om goed uit te zoeken wie gevoelig voor de ziekte zijn door middel van medische keuringen, aangevuld met onderzoek naar hart, hersenen en longen.”
Tot slot. Duikt u zelf nog?
“Jawel, maar een stuk minder. Ik ben wat selectiever geworden nu ik 1100 duiken op mijn naam heb staan. In Nederland duik ik niet meer, maar één keer per jaar ga ik twee of drie weken naar een tropische bestemming om te duiken.”



