Tumoren roepen vaak uit zichzelf ontstekingsreacties op om verder te kunnen groeien. Maar hoe profiteren tumorcellen daarvan zonder dat de aangesnelde afweercellen hen vernietigen? En kan dit proces zo gemanipuleerd worden dat de ontsteking de tumor niet langer helpt, maar uitschakelt? Professor Carl Figdor en zijn onderzoeksgroep aan de Radboud Universiteit Nijmegen voeden afweercellen opnieuw op om de tumor alsnog te lijf te gaan.
Al in 1863 legde de Duitse arts en grondlegger van de cellulaire pathologie Rudolf Virchow een verband tussen tumorgroei en ontstekingen, nadat hij ontstekingscellen in tumorweefsels aantrof. De tumor heeft er baat bij om deze ontstekingen te veroorzaken.
Hoe roepen tumoren ontstekingsreacties op?
“Bij de klassieke ontstekingsreactie, bijvoorbeeld in het geval van een geïnfecteerd wondje, activeren bacteriën cellen van het immuunsysteem. Ze scheiden stofjes uit waar de receptoren van immuuncellen aan binden. Dat is op zich positief, want zo maakt je lichaam de ongewenste binnendringers een kopje kleiner.”
“Maar ook een tumor kan zo’n reactie bewerkstelligen. Hij fopt het lichaam door ook ontstekingsachtige stofjes af te scheiden. Dit proces begint zodra de tumor necrotisch wordt: als cellen doodgaan en zich in het midden van de tumor een prutje dode cellen begint op te stapelen.”
Hoe helpt zo’n ontstekingsreactie de tumor vervolgens?
“Als samengeklonterde tumorcellen een bepaalde grootte bereiken, hebben ze meer zuurstof en voeding nodig om te overleven. Een ontstekingsreactie helpt de tumor hierbij doordat afweercellen die zich in de tumor nestelen cytokines afgeven: moleculen die het gedrag van cellen, ook verderop gelegen in het lichaam, beïnvloeden.”
“De cytokines zorgen onder andere voor bloedvatverwijding en -vergroting (angiogenese, zie interview met Liesbeth de Vries). Waardoor de kankercellen alsnog voldoende zuurstof krijgen en er nog meer afweercellen kunnen toevloeien. Afweercellen vergemakkelijken ook uitzaaiingen door stofjes te produceren die de tussencelstof afbreken, waardoor kankercellen makkelijker loskomen van hun omgeving. Soms gebruiken tumorcellen zelfs hetzelfde pad als de afweercellen om zo elders in het lichaam uit te zaaien.”
Waarom vernietigen de afweercellen de tumor niet?
“De afweercellen die de tumor aanvankelijk met de ontstekingssimulatie lokt, zijn vooral granulocyten of macrofagen. Dat zijn witte bloedcellen die weliswaar snel ter plaatse kunnen zijn en kapotte tumorcellen opruimen, maar die niet specifiek tumorantigenen kunnen herkennen.”
“Dat het immuunsysteem zich ook niet in een later stadium tegen de tumor keert, komt doordat de tumor vervolgens een slim trucje toepast. Hij herprogrammeert de aanwezige afweercellen om de rest van het immuunsysteem te onderdrukken in plaats van te activeren. De hergeprogrammeerde afweercellen zeggen als het ware tegen de rest van het immuunsysteem: ‘Niks aan de hand hier, hoor’, waardoor het immuunsysteem in slaap sukkelt.”
Kunnen we al voorkomen dat kankercellen een ontsteking veinzen?
“Nee, nog niet voldoende. Daarom richten onderzoekers zich ook op het opheffen van de slaapstand waarin de tumor het immuunsysteem zette. Dit heet met een duur woord immunotherapie. Er zijn verschillende vormen van immunotherapie. Wij onderzoeken of dit met vaccinatie kan.”
Wat houdt dat precies in?
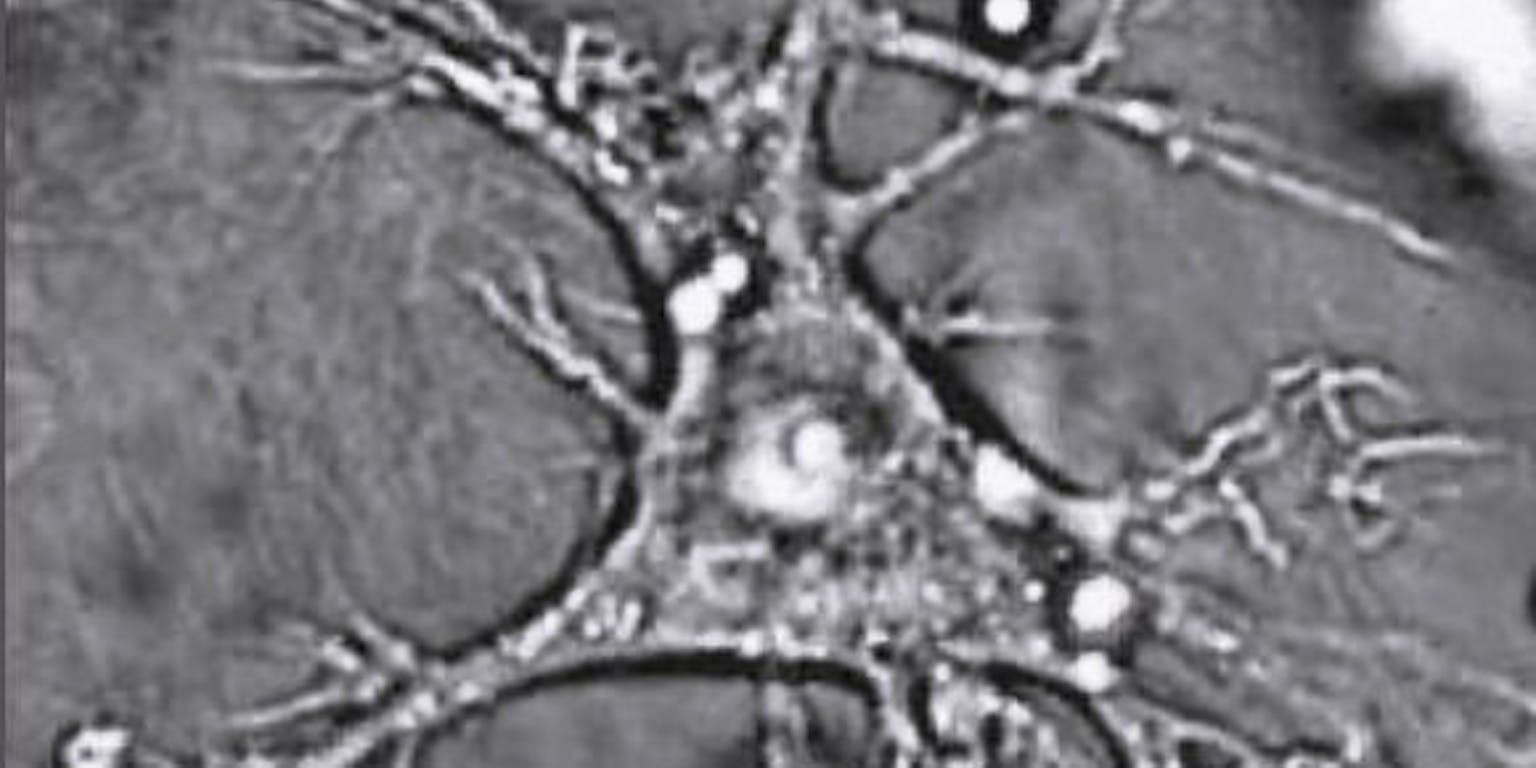
“Wij vaccineren patiënten met lichaamseigen dendritische afweercellen. Dat zijn een soort vertakte voelsprieten van het afweersysteem die ons lichaam afspeuren op zoek naar alles wat daar niet thuishoort. Komen ze bijvoorbeeld een virus tegen, dan slokken ze dat op en laten het zien aan de T-cellen, de opruimers van ons lichaam.”
“We halen de dendritische afweercellen uit het bloed, geven ze als het ware les hoe ze het immuunsysteem moeten laten reageren op tumorcellen. Dat doen we door de dendritische cellen te activeren met immuunstimulerende stoffen en te beladen met kleine synthetische eiwitten die tumor-antigenen representeren. Deze geactiveerde en met tumor-antigeen beladen dendritische afweercellen injecteren we dan weer terug in het lichaam van de kankerpatiënt. De opgepepte afweercellen stimuleren de antigeenspecifieke T-cellen die de tumor echt kunnen herkennen en die vervolgens de tumor opzoeken en aanvallen. Cruciaal voor deze behandeling is dan ook te weten welke antigenen specifiek zijn voor de tumor.”
Hoe succesvol is de behandeling nu al?
“Bij sommige patiënten slaat dit geweldig aan, bij anderen nog helemaal niet. Daarom proberen we nog meer te weten te komen over de interactie tussen afweersysteem en tumoren, en hoe het die verdraaide tumor soms toch weer lukt het immuunsysteem te omzeilen.”