Er is veel discussie over vaccinatie tegen kinderziekten. Steeds minder ouders laten hun kinderen vaccineren. Daardoor zijn sommige kinderziekten inmiddels bezig aan een comeback. Een lagere vaccinatiegraad is echter niet de enige oorzaak.
Afgelopen juni rapporteerde het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) dat de vaccinatiegraad is gedaald. Voor veel kinderziekten ligt de vaccinatiegraad inmiddels onder de 95 procent, het percentage waarbij ook niet-ingeënte kinderen beschermd zijn omdat een ziekteverwekker zich dan niet efficiënt kan verspreiden. Verschillende kinderziekten, zoals bof en kinkhoest, steken de afgelopen jaren weer steeds vaker de kop op. Uitbraken doen zich echter niet alleen voor bij niet-ingeënte kinderen, maar ook bij jongvolwassenen die als kind wel gevaccineerd werden. Er is dus meer aan de hand.
In 1957 ging het Rijksvaccinatieprogramma van start met een combinatievaccin tegen difterie, kinkhoest en tetanus en een apart vaccin tegen polio. In eerste instantie kwamen deze ziekten steeds minder voor. Maar sinds de jaren negentig steekt met name kinkhoest weer de kop op.
In 1987 werd het combinatievaccin tegen bof, mazelen en rode hond aan het programma toegevoegd. Bof volgt ongeveer hetzelfde patroon als kinkhoest. De ziekte leek eerst zo goed als verdwenen, maar komt nu weer steeds vaker voor.
Bescherming neemt af
Een deel van de uitbraken van bof en kinkhoest is te verklaren doordat niet iedereen gevaccineerd is. Sommige ouders kiezen er vanuit hun geloofs- of levensovertuiging bewust voor om hun kinderen niet te laten inenten. Tussen 2007 en 2009 was er bijvoorbeeld een epidemie van bof onder niet-gevaccineerde orthodox-protestantse basisschoolkinderen. Daarnaast komt er ook weer steeds meer bof en kinkhoest voor bij jongvolwassenen die als kind wel zijn ingeënt. Wetenschappers proberen nu uit te zoeken hoe die stijging valt te verklaren en wat eraan te doen is.
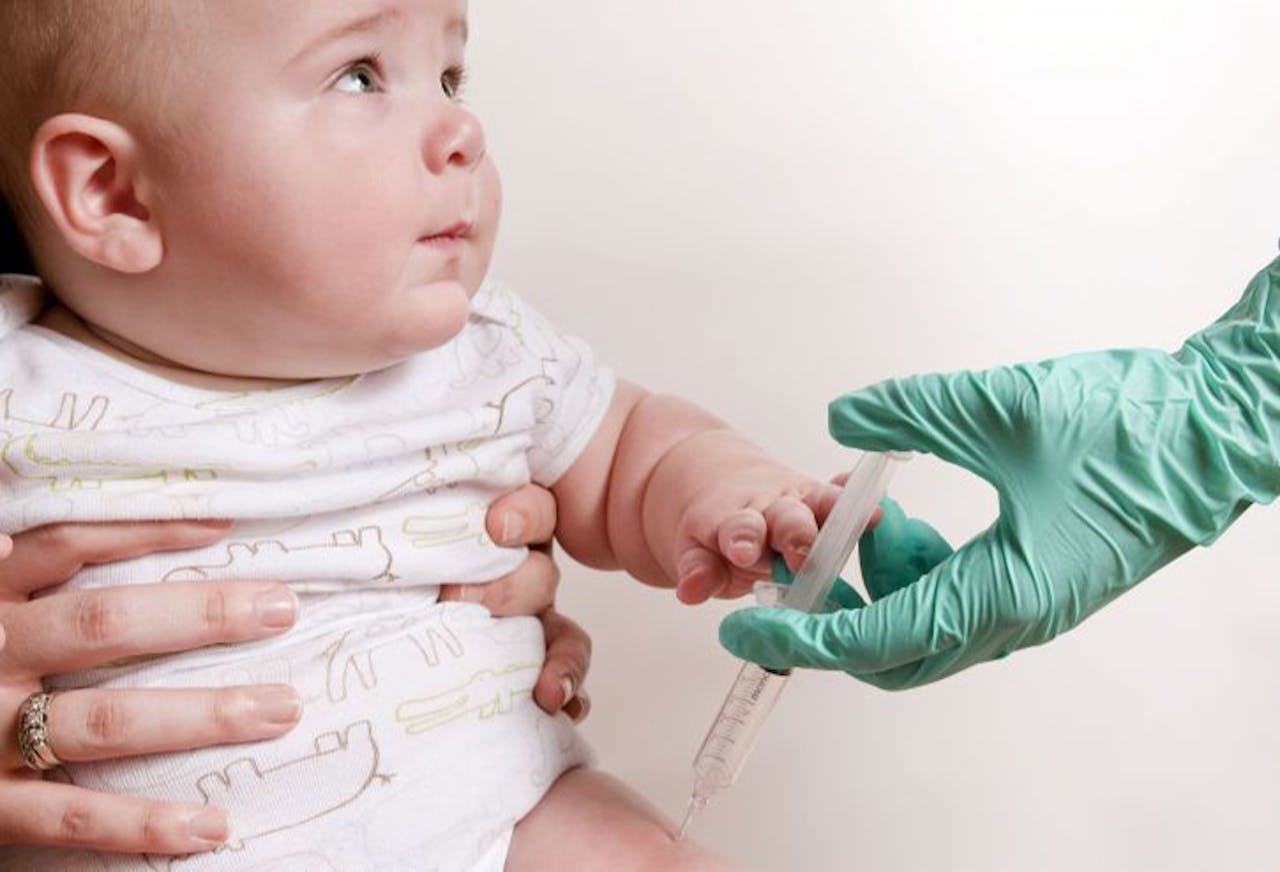
Er is de laatste jaren veel discussie over het wel of niet verplicht vaccineren tegen kinderziekten. Steeds meer ouders kiezen ervoor om hun kinderen niet te laten inenten. Daardoor ligt de vaccinatiegraad voor veel ziekten inmiddels onder de 95%, waardoor de kans op uitbraken toeneemt.
pixnio, Amanda Mills, USCDCP, CC0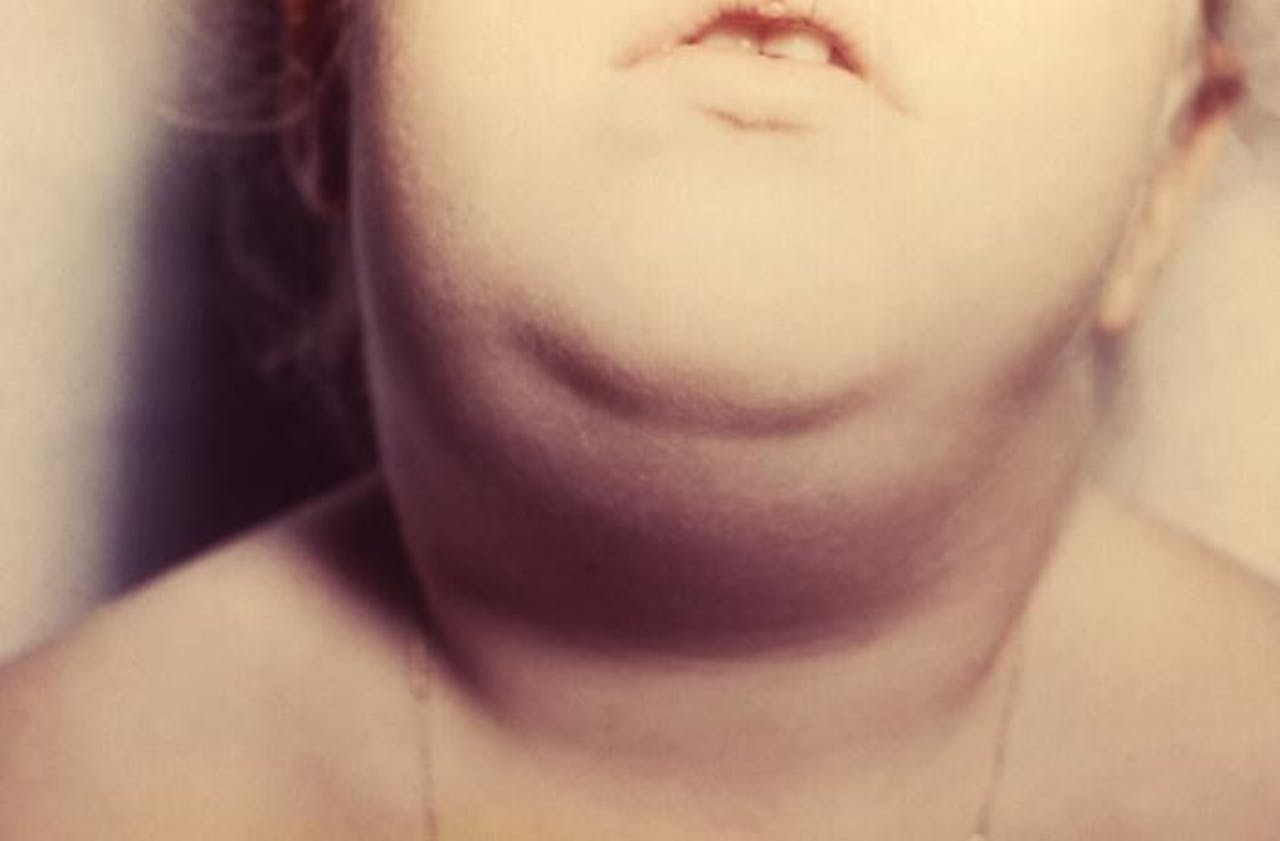
Bof wordt veroorzaakt door een virus. Een kenmerkend verschijnsel van bof zijn ontstekingen in de speekselklieren, die leiden tot zwellingen van de hals of de wang. Soms verloopt bof heel ernstig en ontstaat uiteindelijk hersenvliesontsteking of hersenweefselontsteking.
Centers for Disease Control and Prevention (CDC), publiek domeinEpidemioloog Joseph Lewnard en immunoloog Yonatan Grad onderzochten in 2016 een bofuitbraak op de campus van Harvard University. Op basis van data uit eerdere onderzoeken maakten zij een wiskundig model om het verloop van de uitbraak te kunnen voorspellen. Dat model kwam goed overeen met de werkelijkheid. Lewnard en Grad berekenden vervolgens dat de bescherming van het bofvaccin gemiddeld 27 jaar aanhoudt. Binnen acht jaar is een kwart van de gevaccineerden niet meer voldoende beschermd tegen bof. Na negentien jaar ligt dat percentage op vijftig procent.
Volgens Lewnard en Grad is het bofvirus nog steeds even gevoelig voor het vaccin als dertig jaar geleden. “Als dat niet zo was, zou je uitbraken verwachten bij jonge kinderen en dat zien we niet”, schrijven zij in het blad Science Translational Medicine. De wetenschappers denken dat nieuwe uitbraken voorkomen kunnen worden door studenten opnieuw tegen bof te vaccineren. In Nederland speelt die discussie nog niet echt. “We zien een lichte toename van bof, maar de oorzaak daarvan is nog niet duidelijk”, zegt kinderarts-infectioloog Ronald de Groot. “Er wordt onderzoek naar gedaan, maar verder kan ik er nog weinig over zeggen.”
Zwangeren vaccineren
Kinkhoest is een heel ander verhaal. Volgens De Groot loopt Nederland internationaal gezien voorop met kinkhoestonderzoek. Sinds 1996 komt de ziekte weer opvallend vaak voor, ook onder volwassenen. Dat is voor veel mensen reden om kritisch te zijn over het vaccin. Als kinkhoest nog steeds voorkomt, werkt de prik blijkbaar niet, menen zij.
De Groot is hier heel duidelijk over. “Geen enkel vaccin biedt honderd procent bescherming, maar het kinkhoestvaccin beschermt wel degelijk. Wie ingeënt is, kan de bacterie wel bij zich dragen, maar wordt daar zelf meestal niet ziek van.” Dat mensen de bacterie bij zich dragen, is wel een risico voor kwetsbare groepen zoals zuigelingen en senioren. Zij kunnen bij een uitbraak ernstig ziek worden of zelfs overlijden.
Om zuigelingen tijdens de eerste maanden van het leven te beschermen, adviseerde de Gezondheidsraad twee jaar geleden al om zwangere vrouwen tegen kinkhoest te vaccineren. De Groot: “Dat gaat nu dus ook gebeuren. Vanaf begin volgend jaar wordt een combinatievaccin van difterie, tetanus en kinkhoest aangeboden aan alle zwangere vrouwen.” Uit onderzoek is al gebleken dat zo’n prik pasgeborenen beschermt tegen de ziekte. “Beschermende antistoffen komen via de placenta bij het kind terecht en voorkomen dat het kind ernstig ziek wordt voordat het zelf de eerste inenting krijgt.”
Steeds minder effect
Daarmee is een deel van het probleem opgelost. Feit blijft dat de duur van de bescherming van het huidige vaccin op een gegeven moment afloopt. Dat heeft waarschijnlijk te maken met de manier waarop het afweersysteem op de inenting reageert. Is de bescherming slechts tijdelijk doordat het geheugen tegen de kinkhoestbacterie minder effectief wordt? Die vraag proberen de Groot en zijn collega’s in het internationale onderzoeksprogramma PERISCOPE te beantwoorden.
Op dit moment worden kinderen op een leeftijd van 6 tot 9 weken, 3 maanden, 4 maanden, 11 maanden en 4 jaar ingeënt tegen kinkhoest. De vaccinatie op vierjarige leeftijd is een booster, een herhalingsvaccin om de afweerreactie weer wat op te krikken. “Hoe vaker je zo’n booster geeft, hoe minder lang de bescherming duurt”, vertelt de Groot. “Het kan zelfs zo zijn dat een booster op een gegeven moment vrijwel geen effect meer heeft.” Het heeft volgens de kinderarts dan ook weinig zin om jongvolwassenen nogmaals tegen kinkhoest te vaccineren.
Nieuwe vaccins
Wat kunnen we dan wel doen om uitbraken van kinkhoest te voorkomen? De Groot hoopt dat de resultaten van PERISCOPE in de toekomst leiden tot de ontwikkeling van nieuwe vaccins, die beter tegen de ziekte beschermen. Het huidige vaccin bevat alleen losse onderdelen van de kinkhoestbacterie. Dat is gunstig omdat de prik daardoor weinig bijwerkingen heeft, maar de afweerreactie is daardoor ook beperkt. “Misschien is het mogelijk om toch de hele bacterie te nemen en de onderdelen die bijwerkingen veroorzaken te deactiveren”, stelt de Groot. Een andere optie is het toevoegen van nieuwe adjuvantia, stoffen die het afweersysteem helpen om sterker op een vaccin te reageren. Adjuvantia geven het afweersysteem als het ware een zetje in de goede richting.
Welke aanpak ook wordt gekozen, de ontwikkeling van nieuwe vaccins kost veel tijd. Voorlopig zijn we dan ook nog niet van de kinkhoestuitbraken af.

