Antistoffen, gemaakt door de cellen van je immuunsysteem, zorgen ervoor dat je ziekteverwekkers te lijf kunt gaan. Maar wat als je immuunsysteem zwak is, of de infectie te hevig is om snel te elimineren? Dan kunnen antistoffen van anderen, gewonnen uit bloedplasma, uitkomst bieden. Bijvoorbeeld in het geval van ebola, waar onderzoekers uit het bloed van overlevenden van de vorige epidemie nieuwe antilichamen haalden.
De cellen van het immuunsysteem hebben het maar druk. Met het opruimen van afval dat vrijkomt bij de dagelijkse processen in het lichaam, maar ook met het bevechten van ziekteverwekkers waarmee je voortdurend in contact komt. Ze zijn erg divers en de verschillende soorten immuuncellen werken samen om het lichaam te beschermen tegen indringers.
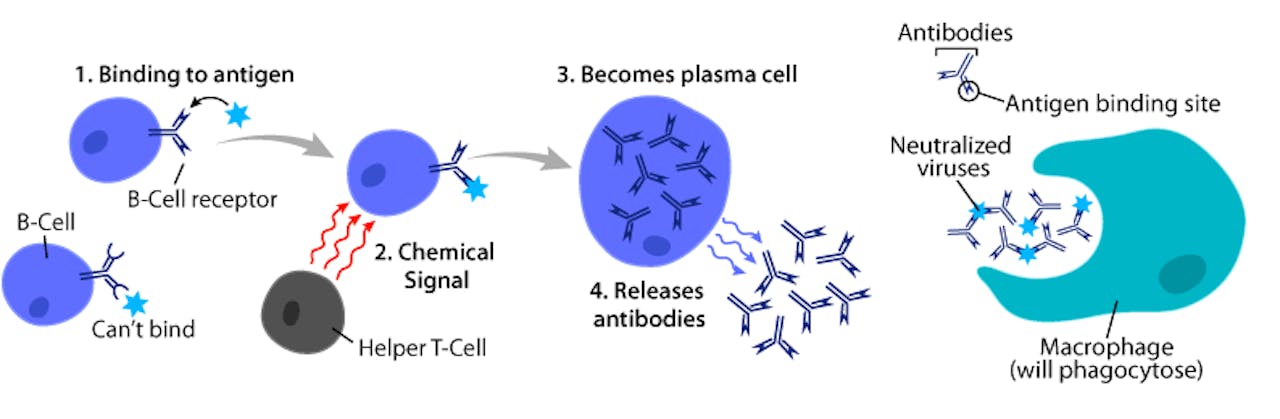
De cellen die het ‘geheugen’ vormen van dit systeem worden ook wel B-cellen genoemd. Voor elke ziekteverwekker die je tegenkomt maak je een voorraadje B-cellen aan, die levenslang in je lichaam aanwezig blijven. Hierdoor kun je later sneller reageren op virussen of bacteriën die je al eerder tegen bent gekomen. B-cellen kunnen, nadat ze contact hebben gemaakt met een ziekteverwekker, stofjes gaan produceren die plakken aan dat virus of die bacterie.
Deze stofjes, zogenaamde antistoffen, zorgen ervoor dat de ziekteverwekker wordt opgegeten en afgebroken door andere immuuncellen, macrofagen. Mensen die niet goed antistoffen aanmaken krijgen te kampen met meer infecties, omdat ziekteverwekkers niet goed worden herkend en verwijderd. Vooral in ziekenhuizen, op de intensive care of bij jonge kinderen, is dit erg gevaarlijk. Een zwak immuunsysteem kan onder andere worden veroorzaakt door genetisch overdraagbare aandoeningen, virussen die immuuncellen infecteren en het zeer jong of oud zijn van het immuunsysteem.
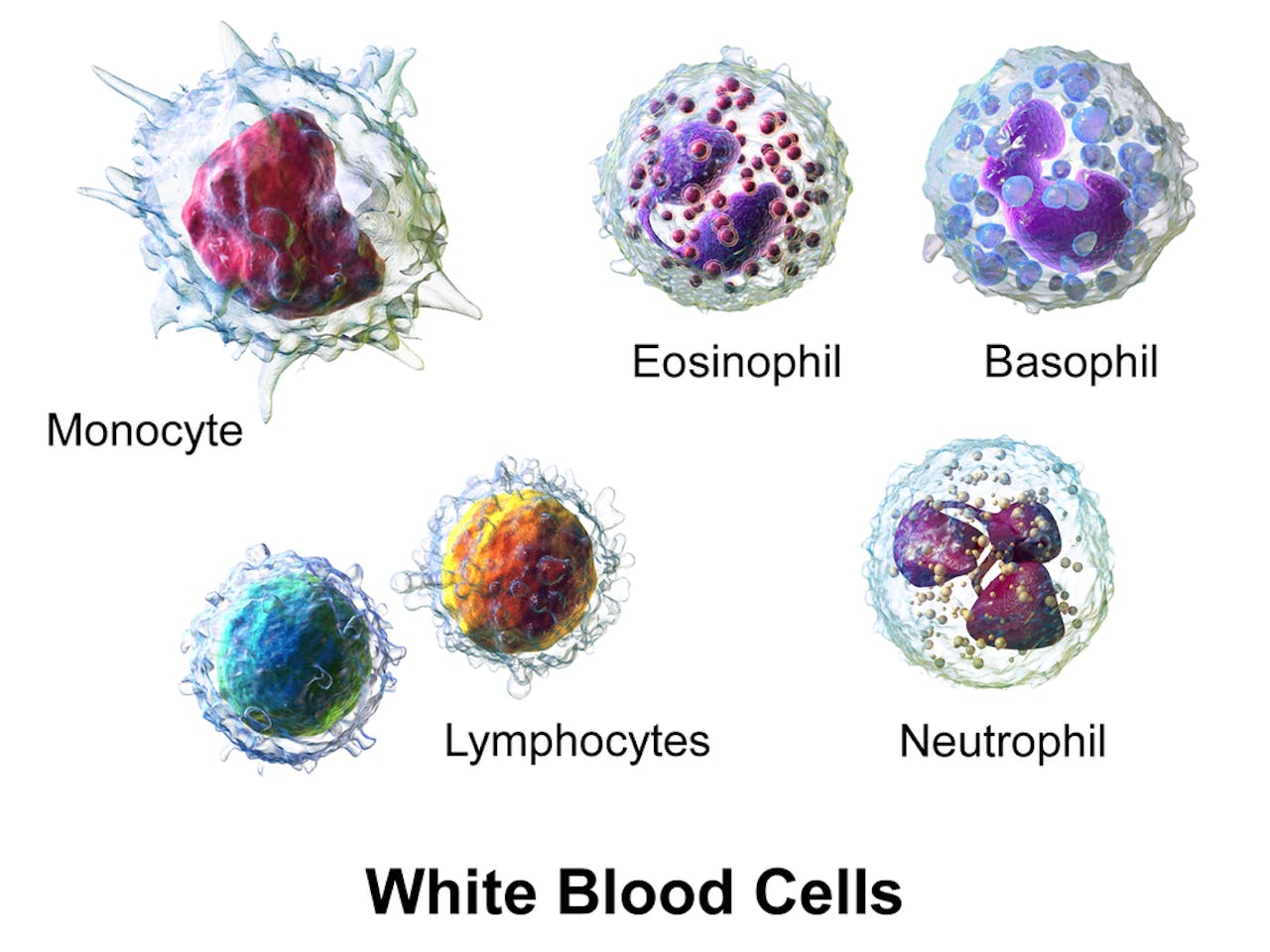
De variatie aan cellen binnen het immuunsysteem. Ze hebben elk een net andere rol in het verdedigen van het lichaam. B-cellen vallen onder de lymfocyten, linksonder weergegeven. Monocyten helpen bij meerdere taken, waaronder het aanmaken van stofjes die je immuunsysteem activeren. Eosinofielen vechten tegen parasieten en zijn samen met basofielen betrokken bij allergieën. Neutrofielen zijn de voetsoldaten van het immuunsysteem, die in grote getale als eersten beginnen met het opeten en verteren van de indringers.
Wikiversity Journal of Medicine, Bruce Blaus via CC3.0Bloedbank
Naast bloeddonatie – waar het voornamelijk draait om je rode, zuurstofhoudende, bloedcellen – bestaat er ook zoiets als plasmadonatie. Plasma is het gedeelte van je bloed wat geen rode bloedcellen bevat – deze worden bij donatie gefilterd. Door plasma te doneren help je patiënten met brandwonden en problemen met de bloedstolling – het bevat namelijk stofjes die helpen bij de bloedstolling en vloeistof om de genezing van brandwonden sneller te laten gaan. Daarnaast bevat het veel antistoffen die plakken aan alle ziekteverwekkers waarmee je ooit in contact bent gekomen. Om mensen met een slecht werkend immuunsysteem te helpen, kun je je antistoffen doneren.
“Bij de bloedbank filteren ze het plasma van donateurs en isoleren daar de antistoffen uit. Deze antistoffen kunnen we gebruiken om patiënten met een zwak immuunsysteem te helpen. We kunnen ervoor kiezen alle antistoffen toe te dienen, bij een algemene zwakte van het immuunsysteem. Of we kunnen bij specifieke ziektes specifieke antistoffen toedienen”, vertelt Jean-Luc Murk, arts-microbioloog bij het UMC Utrecht, nadat Kennislink hem vroeg naar hoe er in zijn ziekenhuis gebruik wordt gemaakt van het gewonnen plasma.
Gekweekte antistoffen
Als er een nieuwe ziekte uitbreekt, is het lastig om onmiddellijk iemand te vinden die daarmee in aanraking is geweest. Vervolgens kost het ook tijd om in contact te komen met deze mensen en wettelijke regelingen te treffen met de overheid van het land van oorsprong van de patiënt. In dat soort gevallen, zoals bij de ebola-uitbraak in Afrika, keert de wetenschap zich naar dieren als bron voor antistof. Wetenschappers injecteren bij
proefdieren, in dit geval muizen, delen van het ebolavirus. De B-cellen van de muis maken vervolgens antistoffen aan.
Vervolgens passen ze deze antistoffen aan zodat ze meer op menselijke antistoffen lijken. Ze stoppen de blauwdruk voor deze aangepaste antistoffen wordt in het DNA van tabaksplanten, die ze vervolgens gaan produceren. Idealiter binden deze gekweekte antistoffen in besmette mensen aan ebolavirusdeeltjes. Een mengsel van deze aangepaste muis-antistoffen met de naam ZMapp, wordt nu getest op mensen. Deze manier van antistoffen produceren is al eerder toegepast om verschillende soorten kanker, reuma en MS te behandelen. Nog recentelijker zijn in het bloed van overlevenden van de vorige ebola-epidemie antistoffen gevonden die nog effectiever zijn dan de muizen-antistoffen.

Bloedplasma bij de bloedbank. Het plasma bevat talloze antistoffen tegen ziekteverwekkers die de donor ooit tegen het lijf is gelopen.
Wikimedia Commons, DaveDiver via CC-BY-SA 3.0Hondsdolheid
Je kan antistoffen ook gebruiken als noodgeneesmiddel bij bepaalde ziekten, zoals hondsdolheid. “Na een beet van een mogelijk besmet dier spuiten we antistoffen in rondom de wond. Hondsdolheid is vrijwel onmogelijk te behandelen zodra de infectie tot stand is gekomen. Daarom is het extra belangrijk dat we infectie voorkomen. Antistoffen plakken specifiek aan het hondsdolheidsvirus, waardoor het immuunsysteem van de patiënt het virus te lijf gaat”, aldus Murk.
Geen geheugen
Hoewel antistoffen deel uitmaken van het immuunsysteem, is het toedienen van antistoffen niet hetzelfde als vaccinatie. Bij vaccinatie spuit de arts delen van de ziekteverwekker in, zodat het lichaam zelf antistof-producerende B-cellen tegen de ziekteverwekker gaat maken. Als alleen de antistoffen in het lichaam terechtkomen, gaat het lichaam geen B-cellen aanmaken en ontstaat er dus geen immuungeheugen. Bij een volgende infectie zijn dan ook weer opnieuw antistoffen van buitenaf nodig. Daarom is het van belang dat er naast het onderzoek naar antistof-medicatie ook energie wordt gestopt in het ontwikkelen van vaccins tegen ziektes.